Die Ruptur des vorderen Kreuzbandes (VKB) ist eine der häufigsten Sportverletzungen [1 – 4]. Als Teil des Verletzungsmechanismus führt ein Valgus-/Innenrotationsmechanismus zu einer ventralen Subluxation der Tibia, wobei der laterale Femurkondylus am posterolateralen Tibiaplateau anschlagen kann. In Abhängigkeit von der Krafteinwirkung kann es in diesem Bereichen des dorso-lateralen Tibiakopfes zu Verletzungen unterschiedlicher Schwere kommen [2 – 5].
Diese können von einem einfachen Knochenmarködem bis hin zu einer Fraktur des dorso-lateralen Tibiaplaeaus reichen. Darüber hinaus ist dieser Verletzungsmechanismus oft mit einer Verletzung des Außenmeniskus-Hinterhorn verbunden [6]. Unterschiedliche Studien zeigen, dass in mindestens
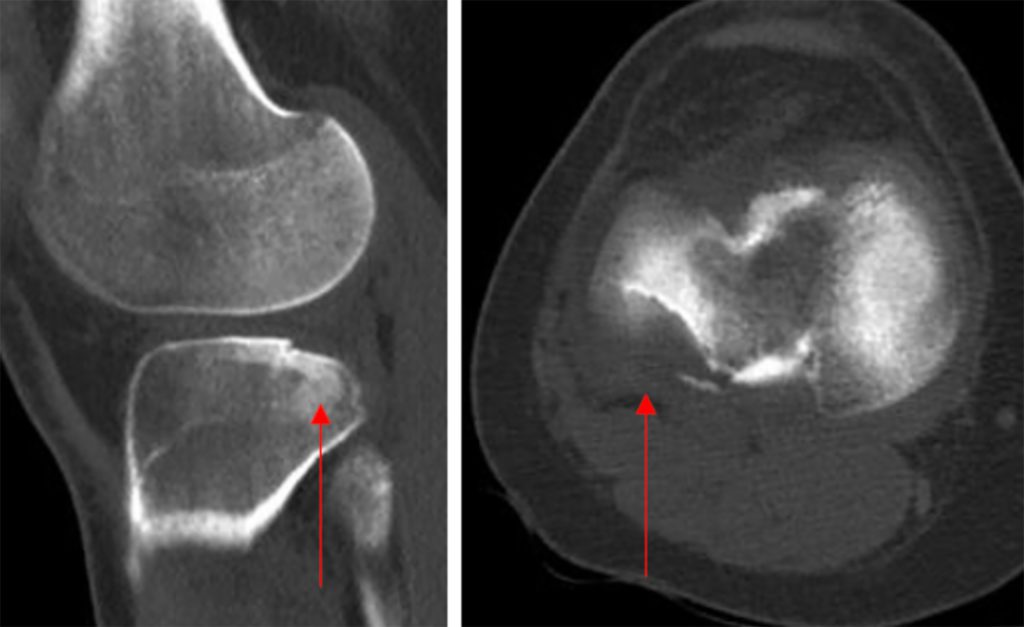
3 von 4 Fällen die MRT-Untersuchung zusätzlich zur VKB-Ruptur ein Knochenödem im Bereich des posterolateralen Tibiaplateaus und am lateralen Femurkondylus nachweist [6]. Gerade in diesen beiden Arealen können in Abhängigkeit der Krafteinwirkung auch therapierelevante knöcherne Verletzungen auftreten. In der Literatur ist das sogenannte „Lateral Femoral Notch Sign“ (LFNS) mit einer Impression des lateralen distalen Femurs beschrieben sowie die posterolaterale Fraktur des Tibiaplateaus, die nach der 10-Segmentklassifikation der Deutschen Kniegesellschaft typischerweise im posterolateral-lateralen (PLL) und posterolatero-centralen (PLC) Segment lokalisiert sind [2, 7]. Der Nachweis dieser Verletzungen im MRT gilt als prädiktiv für eine VKB-Verletzung [2, 8 – 10].
Mit diesem Artikel möchten wir den Blick auf die Begleitverletzungen im Rahmen einer vorderen Kreuzbandverletzung schärfen und ein Plädoyer für eine frühzeitige umfassende Diagnostik aussprechen.


Relevanz und Auswirkung auf unseren klinischen Alltag
Für das LFNS wird je nach Literatur eine Inzidenz von 20 – 60 % berichtet [9 – 13]. Korthaus et al. zeigten, dass in einem Kollektiv von 116 MRT-Untersuchungen mit nachgewiesener vorderer Kreuzbandruptur etwa 90 % ein Ödem im posterolateralen Plateau nachwiesen. Insgesamt 7 MRT-Untersuchungen zeigten eine therapierelevante Impression des posterolateralen Plateaus nach Melzdorf et al.. Diese haben 2020 eine Klassifikation der Impressionsfrakturen beschrieben und leiten in Abhängigkeit der Frakturmorphologie auch einen Behandlungsalgorithmus ab [2]. Prinzipiell besteht eine Interventionsbedürftigkeit bei einer Impression, die über die Hälfte des Außmeniskushinterhorns reicht sowie eine Tiefe von 2 mm überschreitet. Begründet wird dies mit der erhöhten Wahrscheinlichkeit des Auftretens einer posttraumatischen Arthrose bei einer Impression von mehr als 2 mm sowie einer erhöhten posterolateralen Rotationsinstabilität, sobald die Fraktur das Außenmeniskushinterhorn überschreitet [2]. Ebenso kann durch die posterolaterale Impression der laterale Meniskus im Bereich des Hinterhorns den Kontakt zum Tibiaplateau verlieren. Hieraus kann ein so genannter „hoovering meniscus“ resultieren, was wahrscheinlich den gleichen Effekt wie ein erhöhter tibialer Slope hat [14]. Ein erhöhter posteriorer Slope führt zu einem verstärkten Pivot-Shift und erhöht damit das Risiko einer Reruptur des Kreuzbantransplantates [2, 14]. Um das Transplantat zu schützen, erscheint es sinnvoll, die begleitende Impression im PLL und PLC-Segment in Abhängigkeit von der Ausprägung ebenso zu adressieren.
Ein Großteil dieser posterolateralen Frakturen kann arthroskopisch im Rahmen der Versorgung der VKB-Plastik operativ therapiert werden [2, 15]. Daher müssen bei Verletzungen des vorderen Kreuzbandes insbesondere auch Begleitverletzungen erkannt und gegebenenfalls zeitnah behandelt werden, weshalb aus unserer Sicht bei einem Verdacht auf eine vordere Kreuzbandverletzung eine frühzeitige Diagnostik mittels MRT erfolgen sollte. Neben den begleitenden knöchernen Verletzungen kann es jedoch auch zu „weichteiligen“ Begleitverletzungen kommen. Die Studien von Bernhold et al. und Korthaus et al. zeigen, dass bei einem Nachweis einer signifikanten Impression der lateralen Femurkondyle (LFNS) signifikant häufiger Verletzungen des medialen Kollateralbandes sowie des lateralen Meniskus vorlagen. Darüber hinaus zeigen beide Studien, dass bei einer interventionsbedürftigen Impression des posterolateralen Tibiaplateaus es signifikant häufiger zu einer Verletzung des Außenmeniskus kommt [1, 11]. Dies erscheint vor dem Hintergrund des Entstehungsmechanismus einer Verletzung des vorderen Kreuzbandes plausibel. Die Studie von Korthaus et al. legt jedoch nahe, dass es im Rahmen der vorderen Kreuzbandverletzung entweder zu einem therapiebedürftigen LFNS oder zu einer therapiebedürftigen posterolateralen Impression des Tibiaplateaus kommt. Eine signifikante Impression in beiden Arealen lag in der Studie nicht gleichzeitig vor [1].

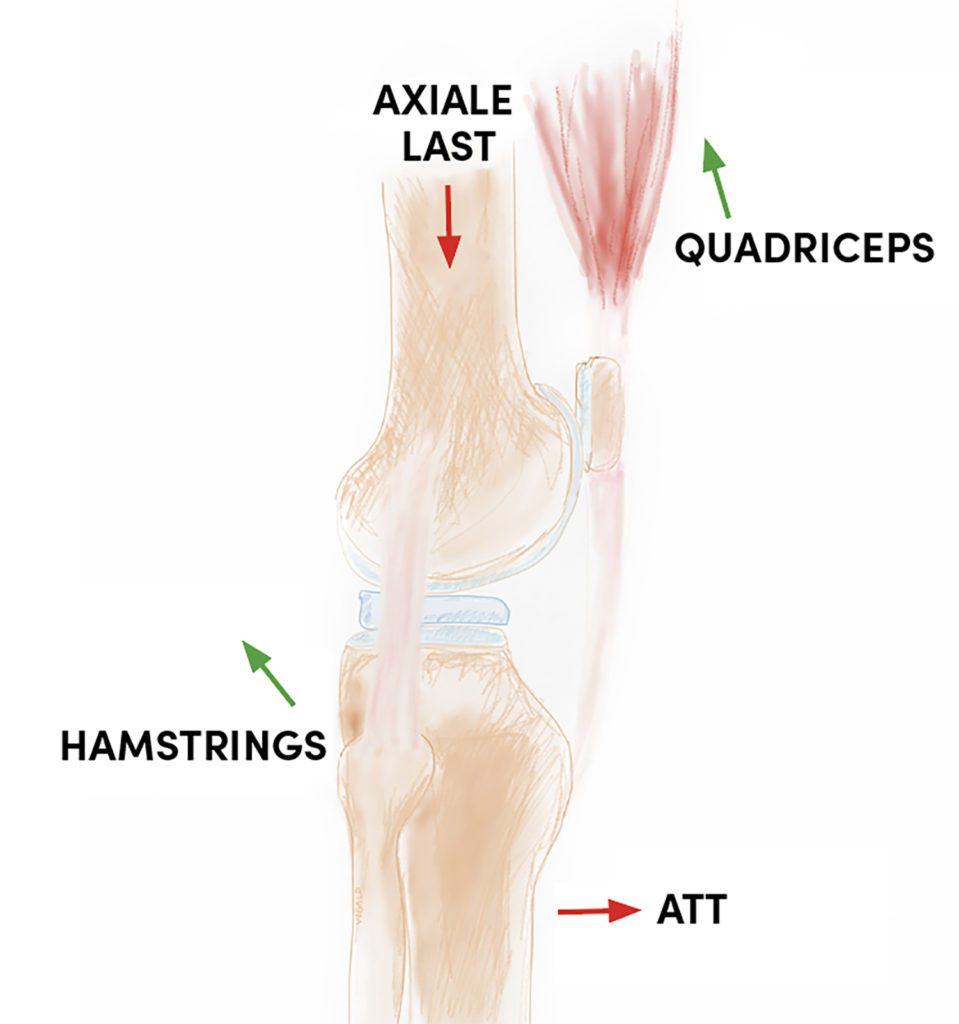
Eine wichtige ungeklärte Frage, die sich an diese Thematik anschließt, ist, ob der tibiale Slope auch ohne Nachweis einer Fraktur im posterolateralen Quadranten ein prädiktiver Risikofaktor für die Entstehung einer vorderen Kreuzbandruptur ist. Diese Frage ist wissenschaftlich jedoch noch nicht beantwortet. Der SLOPE ist definiert als der Winkel zwischen Tangente an Tibiaplateau und Tibiaschaftachse minus 90°. Der Normwert des tibialen SLOPE ist 6 – 10° dorsale Neigung des Tibiaplateau [15]. Da die anderen Kraftvektoren (ante- riorer Zug des M. Quadrizeps femoris, axiale Last und posteriorer Zug der Hamstringmuskulatur) im Knie bei einer Verletzung unverändert bleiben, führen sowohl ein natürlich erhöhter SLOPE als auch eine dislozierte Fraktur des dorso-lateralen Tibiaplaeau zu einer erhöhten anteriore tibiale Translation (ATT, Abb. 3) [2]. Die Bedeutung eines gesteigerten SLOPE für die Kinematik des Kniegelenkes und eine sich mit zunehmendem SLOPE steigernde anteriore tibiale Translation wurde bereits vor mehr als 15 Jahren von Agneskircher et al. beschrieben [16]. Eine „einfache“ Rekonstruktion des Bandapparates und der ggf. verletzten Menisken kann aus unserer Sicht diese Fehlstellung nicht kompensieren und wird unweigerlich zu einem Versagen der Bandrekonstruktion führen. Nach dem Review von Tischer et al. ist eine Korrektur des tibialen SLOPE bei einem Wert von 12° oder mehr zu empfehlen [17]. Daher besteht nach unserer Auffassung die Notwendigkeit, eine vorbestehende oder im Rahmen einer Knieverletzung entstandene knöcherne Fehlstellung immer mit zu therapieren.

Fazit
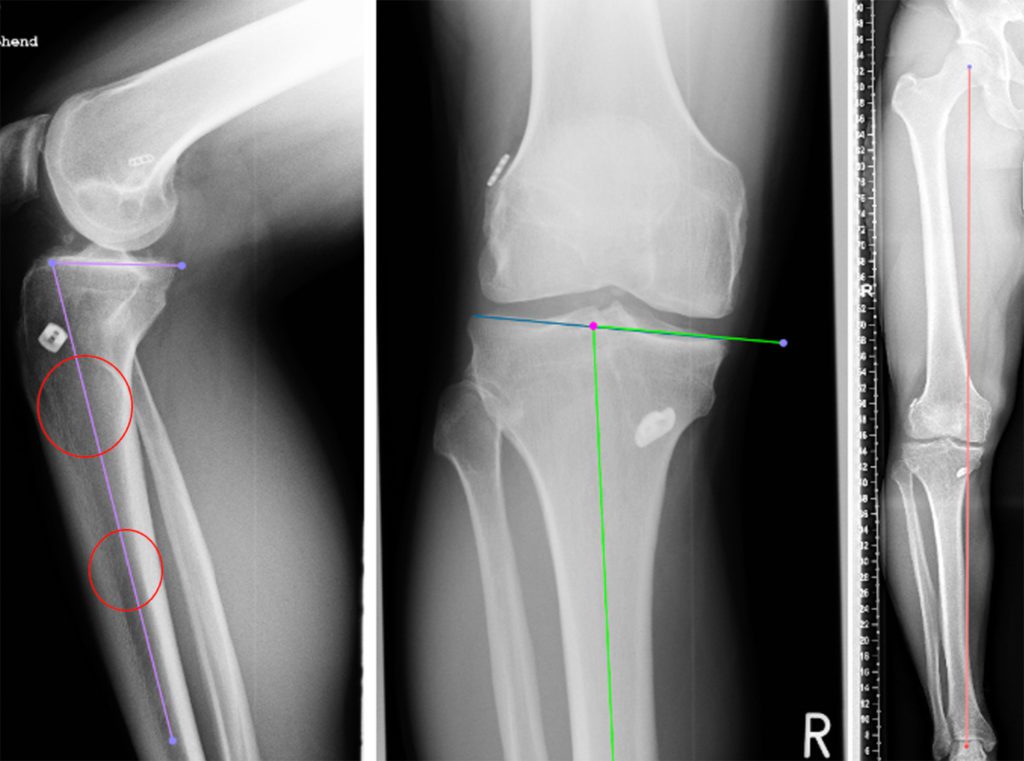
Im Falle des Verdachtes auf eine vordere Kreuzbandverletzung ist eine zeitnahe Diagnostik mittels Röntgen und MRT zu empfehlen. Bei dem Nachweis einer Fraktur kann ggf. ergänzend auch eine CT-Diagnostik sinnvoll sein. Liegt im MRT eine signifikante Impression der lateralen Femurkondyle (LFNS) vor, sollte unbedingt auf das Vorhandensein einer Innenbandverletzung sowie einer Verletzung des Außenmeniskus geachtet werden. Ebenso sollte beim Vorliegen einer therapiebedürftigen Impression des posterolateralen Tibiaplateaus auf das Vorliegen einer Außenmeniskusverletzung geachtet werden. Ein Großteil der knöchernen Verletzungen kann im Rahmen der arthroskopischen Versorgung der vorderen Kreuzbandverletzung mit adressiert werden. Eine Versorgung der knöchernen Verletzung ist jedoch aus unserer Sicht innerhalb der ersten 14 Tage sinnvoll. Bei sekundärer Ruptur einer vorderen Kreuzbandplastik ist, zusätzlich zu der MRT Diagnostik, eine seitliche Röntgenaufnahme des Kniegelenkes mit langem Unterschenkel zur Messung des tibialen SLOPE und eine Ganzbeinröntgenaufnahme a/p zu erstellen, um Achsdeformitäten zu detektieren. Bei Vorliegen einer therapiebedürftigen Achsdeformität in der Frontal- oder Sagittalebene sollte diese vor erneuter Bandrekonstruktion unbedingt therapiert werden (Abb. 4). Diese zuklappende Wedgeostotomie kann im Rahmen eines Revisionseingriffes zusammen mit einer Bohrkanalauffüllung erfolgen. Nach der ossärer Konsolidierung (ca. 3 – 4 Monate) erfolgt dann die sekundäre Bandrekonstruktion des zentralen Pfeiler und ggf. die operative Therapie einer zusätzlichen peripheren Bandinstabilität (Abb. 5) [18]. Ob ein SLOPE von über 12° auch im Falle einer primären vorderen Kreuzbandverletzung therapiebedürftig ist, ist wissenschaftlich noch nicht abschließend geklärt.



Literatur
1. Korthaus A, Warncke M, Pagenstert G, Krause M, Frosch KH, Kolb JP. Lateral femoral notch sign and posterolateral tibial plateau fractures and their associated injuries in the setting of an anterior cruciate ligament rupture. Arch Orthop Trauma Surg. 2021 Aug 2. doi: 10.1007/s00402-021-04105-6. Online ahead of print.PMID: 34341852
2. Menzdorf L, Drenck T, Akoto R, Hartel M, Krause M, Guttowski D, Barg A, Frosch KH, Kolb JP, (2020) Clinical results after surgical treatment of posterolateral tibial plateau fractures (“applebite fracture”) in combination with ACL injuries. Eur J Trauma Emerg Surg 46:1239–1248. https://doi.org/10.1007/s00068-020-01509-8
3. Cobby MJ, Schweitzer ME, Resnick D (1992) The deep lateral femoral notch: an indirect sign of a torn anterior cruciate ligament. Radiology 184:855–858. https://doi.org/10.1148/radiology.184.3.1509079
4. Jiang L, Wu H, Yan S (2015) Two Cases of Contact Anterior Cruciate Ligament Rupture Combined with a Posterolateral Tibial Plateau Fracture. Case Reports in Orthopedics 2015:1–5. https://doi.org/10.1155/2015/250487
5. Krause M, Menzdorf L, Preiss A, Frosch K-H (2018) Are there four tibial plateau columns? Yes there are, as illustrated by a postero-lateral apple-bite fracture. Response to a letter-to-the-editor. International Orthopaedics (SICOT) 42:443–446. https://doi.org/10.1007/s00264-017-3686-9
6. Patel SA, Hageman J, Quatman CE, et al (2014) Prevalence and Location of Bone Bruises Associated with Anterior Cruciate Ligament Injury and Implications for Mechanism of Injury: A Systematic Review. Sports Med 44:281–293. https://doi.org/10.1007/s40279-013-0116-z
7. Krause M, Preiss A, Müller G, et al (2016) Intra-articular tibial plateau fracture characteristics according to the “Ten segment classification.” Injury 47:2551–2557. https://doi.org/10.1016/j.injury.2016.09.014
8. Stallenberg B, Gevenois PA, Sintzoff SA, et al (1993) Fracture of the posterior aspect of the lateral tibial plateau: radiographic sign of anterior cruciate ligament tear. Radiology 187:821–825. https://doi.org/10.1148/radiology.187.3.8497638
9. Murphy BJ, Smith RL, Uribe JW, et al (1992) Bone signal abnormalities in the posterolateral tibia and lateral femoral condyle in complete tears of the anterior cruciate ligament: a specific sign? Radiology 182:221–224. https://doi.org/10.1148/radiology.182.1.1727286
10. Berthold DP, Muench LN, Herbst E, et al (2021) High prevalence of a deep lateral femoral notch sign in patients with anterior cruciate ligament (ACL) and concomitant posterior root tears of the lateral meniscus. Knee Surg Sports Traumatol Arthrosc 29:1018–1024. https://doi.org/10.1007/s00167-020-06071-9
11. Tauber M, Fox M, Koller H, et al (2008) Arthroscopic treatment of a large lateral femoral notch in acute anterior cruciate ligament tear. Arch Orthop Trauma Surg 128:1313–1316. https://doi.org/10.1007/s00402-007-0535-0
12. Hoffelner T, Pichler I, Moroder P, et al (2015) Segmentation of the lateral femoral notch sign with MRI using a new measurement technique. BMC Musculoskelet Disord 16:217. https://doi.org/10.1186/s12891-015-0677-0
13. Kolb JP, Frosch K.-H., Bedeutung der posterolateralen Impressionsfraktur bei Versorgung der vorderen Kreuzbandruptur Importance of posterolateral depression fractures in the treatment of anterior cruciate ligament ruptures; Arthroskopie, 2021, 34(1), 45-53, DOI 10.1007/s00142-020-00403-0
14. Ackermann C, Frings J, Alm L, Frosch K-H. Arthroscopic Controlled Closed Reduction and Percutaneous Fixation of Posterolateral Tibia Plateau Impression Fractures. Arthroscopy Techniques. 2019;8:e867–74.
15. Lobenhofer P et al. (2014) Kniegelenknahe Osteotomien Seite 160 DOI: 10.1055/b-0034-94167
16. Agneskirchner J, Hurschler C, Stukenborg-Colsman C, Imhoff A B, Lobenhoffer P(2004) Effect of high tibial flexion osteotomy on cartilage pressure and joint kinematics: a biomechanical study in human cadaveric knees. Arch Orthop Trauma Surg. 2004 Nov;124(9):575-84. doi: 10.1007/s00402-004-0728-8.Epub 2004 Aug 3.
17. Tischer T, Paul J, Pape J, Hirschmann M T ,Imhoff A B, Hinterwimmer S, Feucht The Impact of Osseous Malalignment and Realignment Procedures in Knee Ligament Surgery – A Systematic Review of the Clinical Evidence The Orthopaedic Journal of Sports Medicine, 5(3), 2325967117697287 DOI: 10.1177/2325967117697287
18. Hees T, Petersen W Anterior Closing-Wedge Osteotomy for Posterior Slope Correction Arthrosc Tech 2018 Oct 1;7(11):e1079-e1087. doi: 10.1016/j.eats.2018.07.003.eCollection 2018 Nov.
Autoren
ist Facharzt für Orthopädie und Unfallchirurgie, spezielle Unfallchirurgie und Sportmedizin. Im Rahmen seiner langjährigen Tätigkeit in überregionalen Traumazentren hat er sich neben der konservativ und allgemein operativen Tätigkeit u.a. auf die arthroskopische rekonstruktive Gelenkchirurgie des Knie- und Schultergelenkes spezialisiert. Von 2016 bis 2019 war Dr. Stoffels Oberarzt in der Klinik für Unfallchirurgie und Orthopädie im BG-Klinikum Unfallkrankenhaus Berlin, seit 2019 ist er Partner in der Gemeinschaftspraxis OC Stadtmitte, Berlin.
ist Facharzt für Orthopädie und Unfallchirurgie, D-Arzt. Von 2016 bis 2021 war er Oberarzt am Universitätsklinikum Hamburg Eppendorf in der Abteilung für Unfallchirurgie und Orthopädie, seit Oktober 2021 verstärkt er das Team in der Praxis OC Stadtmitte, Berlin.





